机械通气在重症哮喘中的作用
2015/06/03
南京医科大学第一附属医院(江苏省人民医院)210029
支气管哮喘是一种气道的慢性炎症性疾病,与气道的高反应有关,通常表现为可逆性气流受限。依据全球哮喘防治创议(GINA),重度哮喘发作是指哮喘急性发作患者出现下列一种或几种临床症状:辅助呼吸肌活动、明显三凹征、奇脉(吸气时收缩压较呼气时降低> 25mmHg)、心率大于110次/分、呼吸频率大于25次/分、言语不清、呼气峰流速(PEF)或FEV1低于其个人最佳值的50%以下、动脉血氧饱和度低于90%。
一、哮喘急性发作时病理生理特点
危重症哮喘患者与机械通气有关的病理生理改变是严重的呼气气流受限、不均一的气道阻塞,导致气道过早陷闭、肺部过度充气(Pulmonary hyperinflation,PHI)及高内源性PEEP(intrinsic PEEP或auto-PEEP)并伴有肺功能残气量(FRC)增加,常常能高达到正常值的2倍以上。造成肺过度充气的主要原因是呼气气流的极度受限,由呼气气流的驱动力减弱和气道阻力的增加有关。这些改变使呼吸系统的时问常数显著增加,呼气时问明显延长,以致在下一次吸气之前,肺组织尚未达到静态平衡,即未能回复到正常的功能残气位,结果导致呼气末肺泡内压力为正值,这种现象称为内源性PEEP(intrinsic positiveend—expiratory-pressure,PEEPi)。 PEEPi的水平和PHI的程度主要与潮气量,呼吸系统的时间常数和呼气时间有关。急性重症哮喘患者的气道痉挛在肺内存在严重的不均匀分布现象,这主要表现为解剖上(由于分泌物,水肿,气道痉挛)和动态上(由于呼气时胸内压的增加导致远端气道的陷闭)不均匀。根据气道狭窄情况,可将哮喘患者的肺组织大致分为4类:(1)没有气道阻塞和PHI发生的区域;(2)气道在整个呼吸周期中始终阻塞的区域;(3)气道阻塞只发生在呼气过程,从而导致PHI和PEEPi的发生;(4)气道在整个呼吸周期中一直处于部分阻塞的区域,其所产生的PHI和PEEPi没有(3)严重。由于上述4类肺组织存在时问常数上的差异,导致正压通气时大部分潮气量分布于(1)类肺组织中,而此类肺组织在哮喘患者中所占比例很小,大潮气量会导致这部分肺组织过度充气,加重通气/血流比例失调。
二、机械通气的应用策略
应用机械通气治疗危重症哮喘的理论首先由Leonhardt于1961年提出,其报道的5例患者全部存活。重症哮喘患者行机械通气治疗的主要目的是避免气道高压和减轻肺过度充气。为达到这目的,常选择行低通气治疗。该策略最早由Darioli和Perret在1984年提出,后来称为“控制性低通气”或“允许性高碳酸血症(permissive hypereapnia,PHC)”通气策略。但Mountain等也报道伴有高碳酸中毒的危重症哮喘患者中仅有3%-8%需气管插管、机械通气治疗。国内多数学者则认为,重度以上哮喘发作属临床危重状态,可发生猝死,经药物治疗无效时应积极进行机械通气,否则死亡率极高。
1.机械通气治疗的时机及方式选择:支气管哮喘引起的支气管痉挛可在短时间内缓解,故临床上早期可以尝试无创正压通气(NPPV)治疗;有插管通气指征时,可采用允许性高碳酸血症和肺保护通气策略。
(1)无创正压通气:危重症哮喘患者早期可以尝试无创正压通气(noninvasive positive pressure ventilation,NIPPV)治疗。迄今为止,NIPPV在重症哮喘中的应用仍存在争议。正压通气能预防支气管痉挛,减少呼吸做功,预防呼吸肌疲劳。同时,外源PEEP(extrinsicpositive—end—expiratory-pressure,PEEPe)的介入有助于纠正通气/血流比例失调,改善气血交换。在最新研究中发现,早期使用NIPPV能够改善患者FEV1和血气状态,降低住院率。虽然NIPPV对重症哮喘患者有效,但亦可能会延误气管插管时机。因此,识别哪类患者能从NIPPV中获益很重要。临床上常选取轻到中度呼吸窘迫的患者。在无明显禁忌证情况下,满足下列任一条即可考虑无创通气:①呼吸频率>25次/min;②心率>110次/min;③辅助呼吸肌运动;④低氧血症,氧合指数>200 mmHg;⑤高碳酸血症,PaCO2<60 mmHg;⑥在至少连续两次雾化吸入沙丁胺醇2.5 mg及异丙托溴铵0.25 mg的情况下,FEV1占预计值%<50%。哮喘患者无创正压的绝对禁忌症包括需要心肺复苏紧急气管插管、血流动力学和心电图的不稳定、具有生命威胁的低氧血症和意识状态的改变。哮喘患者的无创正压通气常采用压力支持通气+呼气末气道正压。起始参数设定一般为吸气压8~12cmH2O,呼气压4 cmH2O,可根据实际情况调整。由于危重哮喘急性发作时常存在一定的PEEPi和呼吸肌疲劳隋况,部分患者很难触发呼吸机,因此会直接影响到人机同步和无创通气的辅助效果。
(2)有创通气:气管插管指征:虽经积极治疗,但仍出现以下情况之一者应考虑及早行气管插管:1)心跳骤停;2)呼吸减慢或停止;3)进行性衰竭;4)意识障碍;5)沉默胸;6)纯氧面罩给氧情况下PaO2<60 mmHg;或pH<7.2;或PaCO2增高≥55 mmHg或以5 mmHg/h速度上升;7)呼吸过快≥40次/min,并发气胸或难以纠正的乳酸酸中毒;8)NIPPV无效患者。入院时患者若存在严重的高碳酸血症,虽没有发现NIPPV的禁忌证,临床医生仍需考虑气管插管的可能。
2.插管方式的选择:哮喘患者插管上机时问较短,一般经口插管操作方便快捷,利于吸痰及纤维支气管镜治疗。故而推荐经口气管插管,尽量避免气管切开。
3.机械通气的模式选择:在自主呼吸时,单纯定压或定容型的A/C模式容易导致人机对抗和动态肺过度充气的加重,应尽量避免;自主性通气模式,如PSV在危重患者无法完成,仅能用于轻症患者或病情好转时;SIMV+PSV或P—SIMV+PSV既能保障适当通气量,又能在患者出现自主呼吸时进行适当辅助通气,避免过度充气,选择较多。BIPAP、ASV能较好兼顾自主呼吸和机械辅助通气,亦可选择。PRVCV或A/C+autoflow等所谓保障通气量的新型模式,不符合保护眭通气策略的要求,容易导致气压伤和低血压的发生,不适合选择。
4.呼吸机的初始设置:机械通气治疗的焦点在于避免过高的气道内压和最大限度地减少肺过度充气,故强调保护性肺通气策略,可采用以下措施:(1)减少潮气量;(2)减少呼吸频率;(3)缩短吸气时问;(4)PHC。
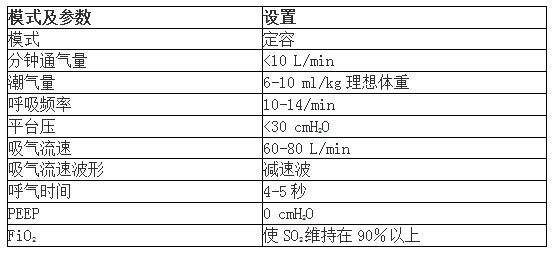
“ 允许性高碳酸中毒” 的通气策略是一种“不得已而为之” 的手段,是为了避免并发症的一个过渡阶段。在危重症哮喘的治疗过程中,有许多患者经过应用常规通气策略加之药物治疗,肺过度充气可完全缓解、气道阻力降低、胸廓运动幅度增大,并不会造成严重的肺部并发症,故不必人为地追求“允许性高碳酸中毒” 的应用. 患者一般易耐受“允许性高碳酸血症”所致的呼吸性酸中毒,可不需处理,但除外颅内高压和严重心肌受损患者。为了减轻机械通气哮喘患者的高碳酸血症,推荐使用能减少CO2产生的方法;镇静剂、镇痛剂和退热药。如果这些药物无效,可考虑应用肌松剂。急性重症哮喘患者对临床最大的挑战是潜在的缺氧后损伤,这使得临床医生在治疗上处于进退两难地步,既需要考虑到脑保护,又要警惕呼吸机相关肺损伤。
5.过度充气的监测:平台压仍是目前临床上最常用和最好的用于反映肺过度充气和气压伤危险性的指标。PEEPi可反映气道闭陷的程度并评估过度充气对血流动力学影响。通常,我们需将PEEPi控制在5cmH2O以下,平台压控制在30 cmH2O以下。PEEPi控制在5 cmH2O以下,平台压控制在30cmH2O以下。但这些指标仅反映了气道的平均压力,某些区域的肺组织的压力可能高于上述值。此外,标准的PEEPi测定(采用呼气末暂停技术)不能反映呼气末已闭陷的肺组织压力,此种压力又称为隐匿性呼气末正压(occult PEEP,PEEPo)。如患者测定PEEPi值较低,而存在高平台压和肺过度充气的影像学表现,需考虑存在PEEPo。60s呼出气量测定也可反映肺过度充气情况,在完全肌肉松弛的条件下,测定从吸气末开始到功能残气位的呼出气量,如该值≤20 ml/kg,则发生气压伤的风险较小。然而,由于需要使用肌肉松弛剂,增加了并发症的潜在危险。
6.机械通气期间镇静和肌肉松弛策略:重症哮喘患者由于呼吸频率加快,在辅助通气时极易发生高分钟通气量的情况,这一隋况会加重肺过度充气,导致CO2潴留,pH降低,进一步刺激呼吸中枢,形成恶性循环。深度镇静既可降低呼吸频率,减少患者氧耗和CO2产生,还有利于人一机协调,增加患者舒适度。苯二氮卓类药物咪达唑仑常用于哮喘患者的镇静。丙泊酚由于起效迅速且兼具支气管舒张作用而被广泛应用,但使用时需注意监测血压。氯胺酮有抗胆碱能、抗组胺和拟肾上腺素能特点,对支气管有很好的舒张作用。但该药可刺激支气管黏液分泌,增加气道阻力。如如上述药物仍不能获得理想的效果,可增加吗啡、芬太尼、瑞芬太尼等。在单独使用镇静剂仍无法达到人一机协调时,可考虑使用肌肉松弛剂,包括维库溴铵、阿曲库铵、顺阿曲库铵和泮库溴铵。尽管肌肉松弛剂能改善人一机协调,降低患者氧耗和CO2产生,降低气压伤风险,但会增加并发症的风险,尤其是肌病和肌肉麻痹,可能影响患者脱机。如果与糖皮质激素联合使用,其发生率会显著增加。因此,哮喘患者肌肉松弛剂的使用以间断性静脉给药为宜,如需持续静脉泵入,应每4~6 h停药一次,防止药物蓄积并评估患者反应。
7.撤机:何时才开始撤机取决于临床判断。推荐的经验是,当动态过度充气已明显减轻(胸部听诊哮鸣音明显减少,PEEPi低于5 cmH2O),即可开始进行压力支持通气试验。与COPD患者撤机不同的是,急性重症哮喘患者撤机一般较容易。若患者在没有存在严重气道阻塞的情况下出现撤机困难,必须考虑是否是由于使用神经肌肉阻滞剂和糖皮质激所致肌病的影响。
8.并发症的防治:急性重症哮喘患者机械通气时最常见的并发症是血流动力学不稳定,表现为低血压,这可能是由于肺过度充气加重致全身静脉回流障碍。这可能是由于肺过度充气加重致全身静脉回流障碍。可在预先充氧合的情况下,短暂地脱离呼吸机(60 S,严密监测SpO2),血压会立即上升。在这种情况下,通气方式需立即采取低潮气量和低呼吸频率,保证气体能充分地排出。如低血压对断开呼吸机无反应时应警惕张力性气胸的存在。气压伤是第二类常见的并发症,应引起临床医师的高度重视。自从1990以来,急性重症哮喘患者机械通气后的死亡率低10%。报道常见的死亡原因是院前发生的心脏骤停致缺氧性脑损伤。
上一篇:
抗IgE在哮喘治疗中的应用
下一篇:
β2受体激动剂在哮喘治疗中的应用









